 I. INTRODUCTION :
I. INTRODUCTION :
– Définies par l’inflammation aigue de la séreuse péritonéale.
– Les PA sont habituellement dues à une cause intra-péritonéale. Elles sont désignées pour cette raison de péritonite secondaire.
– Exceptionnellement elles sont dues à une contamination par voie hématogène : péritonites primitives.
– Leur diagnostic repose essentiellement sur la clinique.
– C’est une véritable urgence chirurgicale.
II. ETIOPATHOGENIE :
– Pour comprendre le mécanisme de ces péritonites aigues : la péritonite est en général la conséquence d’une inoculation chimique et/ou septique à partir d’un viscère intra-péitoneal.
– Deux mécanismes sont invoqués :
A. Péritonite secondaire :
– lorsque la brèche est apparente sous forme d’une perforation d’un organe creux secondaire à une inflammation ou à un traumatisme, on parle de péritonite par perforation.
– lorsque la brèche est inapparente car la paroi altérée par un processus infectieux a perdu son étanchéité vis-à-vis des bactéries sans qu’il y ait de perforation macroscopique on parle de péritonite par diffusion.
B. Péritonite primitive :
– Lorsque aucune perforation ni aucun foyer infectieux intra péritonéal diffusant n’est retrouvé, il s’agit d’une contamination par voie hématogène on parle : de péritonite primitive.
– Cette agression est suivie d’accumulation de liquide dans la cavité péritonéale. le liquide est claire au début puis devient trouble et enfin purulent. Parallèlement l’aspect du péritoine se modifie il s’épaissit et se recouvre de fausses membranes jaunâtres.
L’intestin se distend et s’immobilise : iléus paralytique.
III. BACTERIOLOGIE :
– Là aussi les péritonites secondaires s’opposent aux péritonites primitives.
– Les péritonites secondaires sont dues à une flore intestinale poly microbienne de plus en plus dense vers l’intestin terminal.
– Cette flore est assez pauvre dans l’estomac .dans la partie initiale de l’intestin grêle, il y’a autant d’aérobies que d’anaérobies. dans l’iléon la flore devient dense et passe de 1000 à 10000000/ml puis les anaérobies prédominent. Au niveau du colon 100000000000/ml et les anaérobies représentent 1000 à 10000 fois plus nombreux.
– Parmi les aérobies : essentiellement les entérobactéries.
– Parmi les anaérobies : bacteroides fragilis dominent suivi du clostridium.
– Dans 30% des péritonites il y a une septicémie .les germes les plus fréquents sont E.coli ; bacteroides fragilis.
IV. PHYSIOPATHOLOGIE :
– Les péritonites entraînent de profondes modifications à la fois péritonéales et systémiques .leur retentissements local et général sont étroitement liés.
– -retentissement local : le péritoine réagit à l’agression chimique et bactérienne par augmentation de la perméabilité vasculaire responsable d’une fuite plasmatique dans la cavité péritonéale ; dans le tissu conjonctif de la séreuse péritonéale et dans la lumière digestive. Cette triple fuite du compartiment vasculaire constitue un 3ème secteur .cette séquestration liquidienne peut atteindre 4 à 6 l par jour dans une péritonite généralisée comme dans une brûlure étendue.
– En outre l’intestin réagit dès le début d’une péritonite par un iléus paralytique pour éviter la diffusion de la péritonite.( protection provisoire)
– retentissement général : du fait de l’hyperperméabilité vasculaire, l’absorption séreuse des bactéries et des toxines est augmentée .il en résulte une diffusion des bactéries et des toxines dans la circulation générale responsable de défaillance multi viscérales.
- Défaillance cardiovasculaire : est due à la fois au choc septique et à l’hypo-volémie (3è secteur)
- Retentissement respiratoire : par atteinte directe de la membrane alvéolo-capillaire et réduction de la mobilité diaphragmatique responsable de : épanchement pleural, atélectasie, OAP lésionnel.
- Retentissement rénal : 2 mécanismes : hypo volémie et action directe de substance toxiques –» IRF puis organique.
V. DIAGNOSTIC :
A. Manifestations cliniques:
Indépendamment de l’étiologie, une symptomatologie commune permet d’assurer le diagnostic de péritonite.
– La douleur brutale ou progressive, diffuse rapidement pour devenir généralisée ; intense, permanente ; elle débute et prédomine dans un quadrant de l’abdomen ; elle peut comporter des paroxysmes.
– Les troubles de transit: traduisent l’iléus réactionnel.
- Les vomissements : sont les signes les plus précoces et les plus fréquents. Ils peuvent entraîner des désordres hydro-électrolytiques.
- L’AMG tardif et incomplet.
- Diarrhée : c’est la manifestation initiale de l’irritation péritonéale.
– Signes généraux: l’état général s’altère rapidement, le faciès devient crispé, la fièvre est influencée par l’intensité de la contamination et l’ancienneté de la péritonite. Toute péritonite vue tardivement est fébrile et peut se compliquer d’état de choc.
Ces signes peuvent être modifiés par une maladie sous jacente.
B. Examen clinique :
Essentiel car :
– Affirme le diagnostic de PA
- l’inspection : la respiration abdominale diminuée.
- Palpation : retrouve le signe capital des péritonites : la contracture abdominale (rigidité musculaire, tonique, permanente, invincible, diffuse, douloureuse) .
- Son maximum correspond au siège initial de la douleur. cette contracture peut être remplacée par la défense abdominale qui a la même signification sémiologique.
- Le TR : déclenche une douleur du CDS de douglas < cri de douglas>.
– Apprécie le retentissement de la péritonite (dépistage des signes de choc) :
- Pouls, TA, signes de DHA, marbrures, respiration courte….
C. Les examens complementaires :
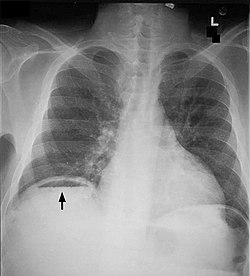 |
| Pneumopéritoine |
- Un flou diffus (grisaille diffuse).
- Elargissement de l’espace inter-anse ( pseudo épaississement)
- Disparition de la clarté graisseuse sous péritonéale.
D. biologie :
VI. DIAGNOSTIC DIFFÉRENTIEL :
VII. DIAGNOSTIC ÉTIOLOGIQUE :
A. Péritonite par perforation d’ulcére :
B. Péritonite appendiculaire :
- L’âge jeune du patient ; l’état infectieux net dès le début ;
- La prédominance des signes FID ;
C. Peritonites genitales :
- la localisation pelvienne,
- les antécédents de salpingite non ou mal traitée,
- de pertes sales récentes,
- ou la notion éventuelle de contage.
- d’une péritonite par rupture d’un pyosalpinx ;
- d’une péritonite par diffusion à partir d’une salpingite ou d’un pyosalpinx ;
- exceptionnellement : kyste ovarien infecté ou tordu.
D. Peritonite biliaire ;
- survenue chez une femme âgée et obèse.
- ATCD de coliques hépatiques ou de cholécystite aigue.
- ictère ou subictère associé.
- absence de pneumop sur ASP ou RX poumon.
- Est souvent secondaire à une cholécystite
- Exceptionnellement à la rupture d’un canalicule biliaire intra hépatique secondaire à un obstacle bas situé
E. Peritonite d’origine sigmoidienne :
- Rupture d’un diverticule (diverticulose)
- Perforation d’un cancer colique.
- perforation traumatique,
- formes graves de colites (RCH ; CROHN) ,
F. Autres étiologies :
G. Peritonites Post-Operatoires
- Difficulté du diagnostic ; Difficulté thérapeutique ; Gravité du pronostic (mortalité globale de 50%).
- PPO localisées (abcès) : bon pronostic.
- PPO généralisées ou l’épanchement est diffus : pc mauvais.
H. Péritonites primitives :
- les enfants atteints de syndrome nephrotique ,
- patients atteints d’une cirrhose compliquée d’ascite.
VIII. TRAITEMENT :
A. le traitement médical :
B. Chirurgie :
- UD : 2 possibilités : suture simple+ TTT médical ou VT + pyloroplastie.
- UG : ulcérectomie+ Examen anapath.
- rupture utérine : suture ;
- pyosalpinx, kyste de l’ovaire : salpingectomie ou annexectomie ;
- Perforation in situ : (rare) : RESECTION+HARTMANN
- Perforation à distance (transverse ou coecum):2 possibilités colectomie subtotale d’emblée ou extériorisation de la perforation et résection secondaire 2 semaines après.
- RESECTION+ HARTMANN ou EXTERIORISATION de la perforation.